Funktion und Anatomie der Prostata
Ein Großteil der Männer sieht geflissentlich über die Existenz der eigenen Prostata hinweg. Das Männer-Organ, auch Vorsteherdrüse genannt, genießt zumeist den Ruf des belanglosen kleinen Bruders in der ansonsten ganz gerne gesehenen Familie der männlichen Geschlechtsorgane.
Als wäre das nicht genug, eilt der Prostata auch noch der Ruf des schwarzen Schafes voraus. Die Geschlechtsdrüse wird von vielen Männern weniger als Teil des Teams geschätzt, denn als potenzieller Störenfried gefürchtet. Wir machen Sie vertraut mit der Funktion und Anatomie der Prostata– denn das Männer-Organ hat seine Daseinsberechtigung.
Mit einem Klick zur gewünschten Info
Funktion der Prostata: Die Vorstehdrüse und ihre Aufgaben
Zunächst darf festgestellt werden – die Prostata ist besser als ihr Ruf und hat als Geschlechtsdrüse natürlicherweise eine bedeutende Funktion. Sie ist als inneres Geschlechtsorgan vor allen Dingen für die Bildung des Prostatasekrets zuständig – sie hat also eine unerlässliche Aufgabe, wenn es um die Fortpflanzung geht. Doch wie genau produziert die Prostata das Sekret? Und was zeichnet die Vorsteherdrüse noch aus?
Was macht die Prostata?
Bei einem Orgasmus zieht sich die Prostata zusammen und gibt Sekret in die Harnröhre ab. Weitere Drüsen steuern Begleitsekrete wie Eiweiß bei. Kurz vor der Ejakulation werden von den Nebenhoden die Samenzellen ausgeschüttet und mit Prostatasekret vermischt. Die insgesamt sehr zügige Übertragung in Richtung Ausgang ist einem muskulären Zusammenspiel von Prostata, Penis, Anus und Beckenboden zu verdanken.
Während der sexuellen Erregung wird die Muskulatur des Harnblasenhalses angeregt, dadurch verschließt sich die Harnblase. Sowohl der Rückfluss von Sperma in die Harnblase als auch die Beimengung von Urin in das Ejakulat sind somit verhindert. Eine weitere Funktion der Prostata ist übrigens, das Sexualhormon des Mannes – Testosteron – in eine biologisch aktive Form umzuwandeln.1
Was ist das Prostatasekret und wofür benötigt Man(n) es?
Das Prostatasekret ist eine weißlich-trübe Flüssigkeit, die einen leicht sauren pH-Wert aufweist. Es trägt beispielsweise dazu bei, das Sperma flüssig zu machen und – durch das enthaltene Spermin – die Spermien zu schützen. Demnach dient die Flüssigkeit für den Transport der Spermien.
Doch auch der medizinische Nutzen des Prostatasekrets sollte nicht vernachlässigt werden: Eine Untersuchung des Sekrets liefert Ärzten einen Eindruck davon, wie es um die Gesundheit der Vorsteherdrüse steht. So können sie beispielsweise eine Prostatitis – also eine Entzündung der Prostata – diagnostizieren.
Gibt es einen Prostatawert im Blut?
Ja, nämlich das Prostata-spezifische Antigen (PSA). Das ist ein Eiweiß, welches ausschließlich in der Vorsteherdrüse gebildet wird. Bei Beschwerden oder ertasteten Veränderungen der Prostata ermittelt der Arzt den PSA-Wert über eine Blutuntersuchung und erhält so mögliche Hinweise auf eine Veränderung der Prostata. Ein erhöhter PSA-Wert kann somit Anzeichen für eine gutartige Prostatavergrößerung, eine Entzündung der Prostata oder aber auch für Prostatakrebs sein.
Außerdem hat er die Option, einen transrektalen Ultraschall durchzuführen. Gängige Untersuchungsmethoden bei einer Prostataentzündung sind Blut- und Urintests (genauer die 3-Gläser-Probe). Zusätzlich ist es dem Mediziner möglich, eine Spermaprobe und/oder die Abgabe von Prostatasekret für seine Diagnose anzuordnen.
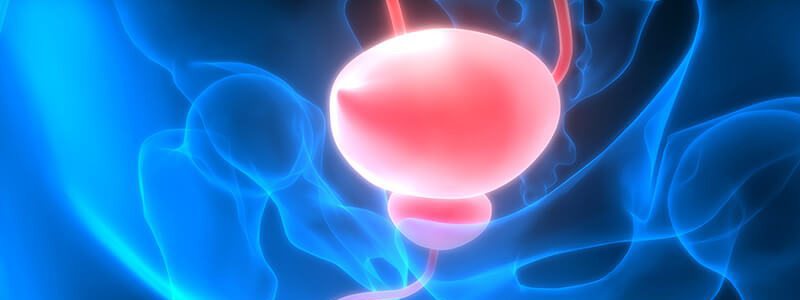
Anatomie der Prostata: Klein aber Oho
Der Begriff „Prostata“ kommt aus dem Griechischen und bedeutet so viel wie „Vorsteher“. Und hier ist der Name auch Programm: Denn von außen betrachtet steht die Prostata gewissermaßen wie ein Türsteher vor der Harnröhre.2 Die wichtigsten Fakten zur Anatomie der Vorsteherdrüse finden Sie hier auf den Punkt gebracht.
Was verstehen Ärzte unter der Prostata und wie sieht sie aus?
Die Prostata ist eine etwa 30 Gramm schwere, kastaniengroße Drüse, die zu den Geschlechtsorganen des Mannes zählt.3 Eine Kapsel aus kräftigem Bindegewebe umgibt sie – ansonsten besteht die Drüse Gewebe und Muskulatur.
Wo liegt die Prostata?
Entscheidend für die Funktion der Prostata ist ihre Position in direkt vorgelagerter Nachbarschaft zur Blase beziehungsweise die Tatsache, dass das obere Drittel der männlichen Harnröhre mitten durch die Prostata verläuft. So kann die Vorsteherdrüse bei Bedarf das von ihr produzierte Sekret als Sperma-Beigabe durch die Harnröhre abgeben. Der Enddarm erstreckt sich wie eine Nebenstraße entlang der Prostata.
Wie findet Man(n) die Prostata
Aufgrund der nahen Lage zum Enddarm ist die Prostata gut über den After auffindbar. Ein großer Vorteil für Urologen, denn durch das rektale Abtasten erhalten sie einen guten Eindruck über die Größe und Anatomie der Prostata. Weitere Informationen zum Abtasten der Prostata und warum die allgemeine Scham hier wirklich fehl am Platz ist, lesen Sie hier.
Prostata und Sex: Als Mitproduzent des Ejakulats nimmt die Prostata im Bereich der Sexualität eine entscheidende Rolle ein. Darüber hinaus gilt sie als „verstecktes“ Lustorgan des Mannes. Die Stimulation der Drüse kann bei Männern den Höhepunkt intensivieren. Für Potenzprobleme ist die Prostata indes nicht pauschal verantwortlich zu machen. Diese haben verschiedene Ursachen und müssen im Einzelfall vom Arzt abgeklärt werden.
Mögliche Prostataerkrankungen
Ein häufigeres Männerleiden ist die Prostatitis, eine Entzündung der Prostata. In akuten Fällen äußert sich eine bakterielle Prostatitis mit hohem Fieber und ernsthaften Krankheitsanzeichen. Sie muss umgehend ärztlich mit Antibiotika behandelt werden. Die weit häufigere Form der Prostataentzündung ist jedoch nicht auf einen Bakterienbefall zurückzuführen.
Die abakterielle Prostatitis verläuft oftmals chronisch und zeichnet sich durch anhaltende Beschwerden beim Wasserlassen sowie unangenehme Druckschmerzen im Becken-, Lenden- und Genitalbereich aus. Für betroffene Männer stellt die Erkrankung eine starke Belastung dar, weshalb das Wissen und die Behandlung durch einen Andrologen oder Urologen gefragt sind. Bei Prostatitis können Erkrankte zur Selbstbehandlung zudem PROSTUROL® Zäpfchen einsetzen, um die Entzündungsreize gezielt zu lindern.

Darüber hinaus besteht das Risiko einer Vergrößerung der Prostata. Warum sie das tut, weiß keiner so genau: vermutlich ein ganz natürlicher Alterungsprozess.4 Mediziner bezeichnen die gutartige Vergrößerung der Prostata als benigne Prostatahyperplasie (BPH). Etwa jeder zweite Mann ab dem 50. Lebensjahr ist betroffen, bei den über 60-Jährigen leiden sogar 70 Prozent an einer vergrößerten Vorsteherdrüse. 5
Die Ursache für die gutartige Vergrößerung der Prostata liegt mit großer Wahrscheinlichkeit an der Veränderung der männlichen Sexualhormone. Aus der Kastanie wird dann größentechnisch eher ein Pfirsich, was zu Einschränkungen und Problemen beim Wasserlassen führen kann, wenn das vergrößerte Organ auf die Blase drückt.
Oftmals helfen bei leichteren BPH-Beschwerden rezeptfreie pflanzliche Mittel. Ansonsten wird der Arzt zu Medikamenten wie beispielsweise Alpha-Blockern, 5α-Reduktasehemmern und Phosphodiesterasehemmern raten. In schweren Fällen kommen operative Maßnahmen zur Anwendung.
FAQs: Wir haben die Antwort auf Ihre Fragen!
Was ist die Prostata?
Wofür ist die Prostata wichtig?
Wo ist die Prostata?
1 Stiftung für Qualität und Wirtschaftlichkeit im Gesundheitswesen, rechtsfähige Stiftung des bürgerlichen Rechts. Wie funktioniert die Prostata? URL: https://www.gesundheitsinformation.de/wie-funktioniert-die-prostata.2126.de.html (24.06.2020).
2 ebd.
3 ebd.
4 Prostata Hilfe e.V.: Gutartige Prostatavergrößerung – das sollte Mann wissen! URL: https://prostata-hilfe-deutschland.de/gutartige-prostatavergroesserung-bph/ (24.06.2020).
5 ebd.
6 Stiftung für Qualität und Wirtschaftlichkeit im Gesundheitswesen, rechtsfähige Stiftung des bürgerlichen Rechts. Wie funktioniert die Prostata? URL: https://www.gesundheitsinformation.de/wie-funktioniert-die-prostata.2126.de.html (24.06.2020).









